برخی از زوجها مجبور هستند به دلایل مختلف از روشهای آزمایشگاهی برای بارداری استفاده کنند. یکی از این روشها IVF نام دارد. اگر میخواهید بدانید که IVF چیست؟ چگونه انجام میشود؟ مزایا و معایب آن چیست؟ به چه افرادی توصیه میشود؟ ادامه این مقاله از سی سیب را که درباره جنبههای مختلف روش بارداری IVF است، بخوانید. با ادامه این مطلب همراه ما باشید.
IVF چیست؟
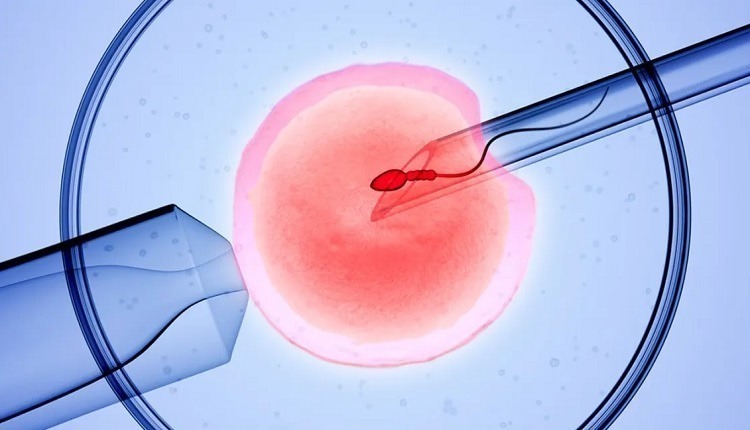
لقاح آزمایشگاهی (IVF) نوعی فناوری کمک باروری (ART) است که در آن اسپرم و تخمک در خارج از بدن انسان بارور میشوند. IVF فرآیند پیچیدهای است که شامل بازیابی تخمک از تخمدانها و ترکیب دستی آنها با اسپرم در آزمایشگاه برای لقاح است. چند روز پس از لقاح، تخمک بارور شده (که اکنون جنین نامیده میشود) در داخل رحم قرار میگیرد. بارداری زمانی اتفاق میافتد که این جنین خود را در دیواره رحم لانه گزینی میکند.
چرا IVF انجام میشود؟
افراد IVF را به دلایل زیادی انتخاب میکنند، از جمله مشکلات ناباروری یا زمانی که یکی از شریکهای زندگی دارای شرایط سلامتی خاصی است. برخی از افراد پس از شکست سایر روشهای باروری یا در سنین بالا، IVF را امتحان میکنند. در صورت داشتن شرایط زیر نیز روش بارداری IVF بهترین گزینه است:
- لولههای فالوپ مسدود یا آسیب دیده.
- اندومتریوز
- تعداد کم اسپرم یا سایر اختلالات اسپرم.
- سندرم تخمدان پلی کیستیک (PCOS) یا سایر بیماریهای تخمدان.
- فیبروئید رحم
- مشکلات رحم
- خطر انتقال یک بیماری یا اختلال ژنتیکی
- ناباروری بدون دلیل
- زمانی که از اهداکننده تخمک یا جانشین حاملگی استفاده میکنید.
فرایند روش بارداری IVF چگونه است؟
IVF یک فرآیند پیچیده با مراحل متعدد است. به طور متوسط، این روند چهار تا شش هفته طول میکشد. این مراحل شامل زمان قبل از بازیابی تخمک، زمانی که فرد داروهای باروری را مصرف میکند تا زمانی که آزمایش بارداری آغاز میگردد، میشود.
استفاده از روش IVF برای بارداری چقدر رایج است؟
تقریباً ۵ درصد از زوجهای مبتلا به ناباروری IVF را امتحان میکنند. از سال ۱۹۷۸ بیش از ۸ میلیون نوزاد از IVF متولد شدهاند. این روش یکی از موثرترین فناوریهای کمک باروری (ART) موجود در دنیا است.
تفاوت بین IVF و IUI (تلقیح داخل رحمی) چیست؟
لقاح داخل رحمی (IUI) با لقاح آزمایشگاهی (IVF) تفاوتهایی دارد. در روش IUI، لقاح در بدن فرد اتفاق میافتد. یک نمونه اسپرم جمعآوری و شسته میشود تا فقط اسپرم با کیفیت بالا باقی بماند. این نمونه در طول تخمکگذاری با یک کاتتر (لوله نازک) وارد رحم شما میشود. این روش به اسپرم کمک میکند تا راحتتر به تخمک برسد و لقاح انجام شود.
با IVF، اسپرم و تخمک در خارج از رحم شما (در آزمایشگاه) بارور میشوند و سپس به عنوان جنین در رحم شما قرار میگیرند.
IUI نسبت به IVF ارزانتر و کمتر تهاجمی است. IUI درصد موفقیت کمتری در هر سیکل دارد.
مراحل انجام IVF چیست؟
IVF را میتوان به مراحل زیر تقسیم کرد:
قرصهای ضدبارداری یا استروژن
قبل از شروع درمان IVF، پزشک ممکن است قرصهای ضدبارداری یا استروژن را تجویز کند. این امر برای جلوگیری از ایجاد کیست تخمدان و کنترل زمان چرخه قاعدگی شما استفاده میشود. این کار به ارائهدهنده مراقبتهای بهداشتی شما اجازه میدهد تا درمان شما را کنترل کند و تعداد تخمهای بالغ را در طول فرآیند بازیابی تخمک به حداکثر برساند. به برخی از افراد قرصهای ضدبارداری ترکیبی (استروژن و پروژسترون) تجویز میشود، در حالی که به برخی دیگر فقط استروژن داده میشود.
تحریک تخمدان
در طی هر چرخه طبیعی در یک فرد سالم در سن باروری، گروهی از تخمکها هر ماه شروع به بالغ شدن میکنند. به طور معمول، تنها یک تخمک به اندازه کافی بالغ میشود تا تخمکگذاری کند. تخمهای نابالغ باقی مانده در آن گروه از بین میروند.
در طول چرخه روش بارداری IVF، از داروهای هورمونی تزریقی استفاده میشود تا کل گروه تخمکهای آن چرخه به بلوغ همزمان و کامل برسند. این کار به این معنی است که به جای داشتن تنها یک تخمک (مانند یک چرخه طبیعی)، ممکن است تعداد زیادی تخمک داشته باشید. نوع، دوز و دفعات داروهای تجویز شده بر اساس سابقه پزشکی، سن، سطح AMH (هورمون ضد مولرین) و پاسخ شما به تحریک تخمدان در چرخههای قبلی IVF تنظیم میشود.
مراحل دیگر در فرآیند تحریک تخمدان عبارتاند از:
نظارت: پاسخ تخمدانهای شما به داروها با سونوگرافی و سطح هورمون خون کنترل میشود. نظارت میتواند روزانه یا هر چند روز یکبار در طول دو هفته انجام شود. بیشتر تحریکات بین هشت تا ۱۴ روز طول میکشد. در قرار ملاقات نظارتی، ارائهدهندگان مراقبتهای بهداشتی از سونوگرافی برای بررسی رحم و تخمدانهای شما استفاده میکنند. خود تخمکها خیلی کوچک هستند که با سونوگرافی قابلمشاهده نیستند؛ اما ارائهدهندگان مراقبتهای بهداشتی شما اندازه و تعداد فولیکولهای تخمدان در حال رشد را اندازهگیری میکنند. فولیکولها کیسههای کوچکی در داخل تخمدان شما هستند که هر کدام باید حاوی یک تخمک باشند. اندازه هر فولیکول نشاندهنده بلوغ تخمک است. بیشتر فولیکولهای بزرگتر از ۱۴ میلیمتر حاوی یک تخمک بالغ هستند. تخمکهای موجود در فولیکولهای کمتر از ۱۴ میلیمتر به احتمال زیاد نابالغ هستند و بارور نمیشوند.
تزریق ماشهای: هنگامی که تخمکهای شما برای بلوغ نهایی آماده میشوند (که توسط سونوگرافی و سطح هورمون تعیین میشود)، یک «شات ماشهای» برای نهایی کردن بلوغ آنها در آمادهسازی برای بازیابی تخمک داده میشود. به شما دستور داده میشود که تزریق ماشه را دقیقاً ۳۶ ساعت قبل از زمان برنامهریزی شده برای بازیابی تخمک انجام دهید.
بازیابی تخمک
ارائهدهنده مراقبتهای بهداشتی شما از سونوگرافی برای هدایت یک سوزن نازک به داخل هر یک از تخمدانهای شما (از طریق واژن) استفاده میکند. سوزن به یک دستگاه مکنده متصل است که برای بیرون کشیدن تخمکهای شما از هر فولیکول استفاده میشود. تخمکهای شما در ظرف حاوی محلول مخصوص قرار میگیرند. سپس ظرف را در انکوباتور (محیط کنترل شده) قرار میدهند. برای کاهش ناراحتی در طول این روش از دارو و آرامبخش خفیف استفاده میشود. بازیابی تخمک ۳۶ ساعت پس از آخرین تزریق هورمون به شما انجام میشود.

لقاح
بعد از عمل بازیابی تخمک، جنینشناس سعی میکند تمام تخمکهای بالغ را با استفاده از تزریق داخل سیتوپلاسمی اسپرم یا ICSI بارور کند. این بدان معنی است که به هر تخمک بالغ اسپرم تزریق میشود. نمیتوان ICSI را روی تخمکهای نابالغ انجام داد. تخمکهای نابالغ در یک ظرف حاوی اسپرم و مواد مغذی قرار میگیرند. تخمهای نابالغ به ندرت فرآیند بلوغ خود را درون ظرف به پایان میرسانند. اگر یک تخمک نابالغ، بالغ شود، اسپرم موجود در ظرف میتواند برای بارور کردن تخمک تلاش کند.
به طور متوسط ۷۰ درصد تخمکهای بالغ بارور میشوند. به عنوان مثال، اگر ۱۰ تخمک بالغ بازیابی شود، حدود ۷ تخم بارور میشود. در صورت موفقیت، تخمک بارور شده به جنین تبدیل میشود. اگر تعداد بسیار زیادی تخمک وجود دارد یا نمیخواهید همه تخمکها بارور شوند، میتوانند برخی از تخمکها را قبل از لقاح برای استفاده در آینده منجمد کنید.
رشد جنین
طی پنج تا شش روز آینده، رشد جنین شما به دقت تحت نظر خواهد بود. این جنین باید بر موانع قابلتوجهی غلبه کند تا به یک جنین مناسب برای انتقال به رحم تبدیل شود. به طور متوسط، ۵۰ درصد از جنینهای بارور شده به مرحله بلاستوسیست میرسند. این مرحله مناسبترین مرحله برای انتقال به رحم است. به عنوان مثال، اگر هفت تخمک بارور شوند، ممکن است سه یا چهار تا از آنها به مرحله بلاستوسیست برسند. ۵۰ درصد باقی مانده معمولاً پیشرفت نمیکنند و از بین میروند. تمام جنینهای مناسب برای انتقال، در روز پنجم یا ششم لقاح منجمد میشوند تا برای انتقال جنین در آینده استفاده شوند.
انتقال جنین
دو نوع انتقال جنین وجود دارد: انتقال جنین تازه و انتقال جنین منجمد. ارائهدهنده مراقبتهای بهداشتی شما میتواند درباره استفاده از جنینهای تازه یا منجمد با شما صحبت کند و بر اساس شرایط منحصر به فرد شما تصمیم بگیرد که چه چیزی بهترین است. هر دو انتقال جنین منجمد و تازه از یک فرآیند انتقال پیروی میکنند.
انتقال جنین تازه به این معنی است که جنین شما بین سه تا هفت روز پس از عمل بازیابی تخمک وارد رحم شما میشود. این جنین منجمد نشده است و «تازه» است. انتقال جنین منجمد به این معنی است که جنینهای منجمد (از چرخه قبلی IVF یا تخمکهای اهدایی) ذوب شده و وارد رحم شما میشوند. این روش به دلایلی رایجتر است. این روش بیشتر منجر به تولد یک کودک میشود. انتقال جنین منجمد حتی میتواند سالها پس از بازیابی و لقاح تخمک انجام شود.
به عنوان بخشی از اولین مرحله در انتقال جنین منجمد، شما باید هورمونهای خوراکی، تزریقی، واژینال یا ترانس درمال را مصرف کنید تا رحم خود را برای پذیرش جنین آماده کنید. معمولاً ۱۴ تا ۲۱ روز برای مصرف داروی خوراکی است و سپس شش روز برای تزریق محاسبه میشود. به طور معمول، در این مدت باید در دو یا سه جلسه نظارت آمادگی رحم با سونوگرافی و اندازهگیری سطح هورمون با آزمایش خون شرکت کنید. وقتی رحم شما آماده شد، برای عمل انتقال جنین برنامهریزی میکنید.
اگر از جنین تازه استفاده میکنید، روند مشابه است، به جز اینکه انتقال جنین در عرض سه تا پنج روز پس از مرحله بازیابی انجام میشود.
انتقال جنین یک روش ساده است که نیازی به بیهوشی ندارد. شبیه معاینه لگن یا پاپ اسمیر است. یک اسپکولوم در داخل واژن قرار میگیرد و یک کاتتر نازک از طریق دهانه رحم به داخل رحم وارد میشود. یک سرنگ متصل به انتهای دیگر کاتتر است که حاوی یک یا چند جنین است. جنینها از طریق کاتتر به داخل رحم تزریق میشوند. این روش معمولا کمتر از ۱۰ دقیقه طول میکشد.
بارداری
بارداری زمانی اتفاق میافتد که جنین خود را در دیواره رحم شما لانه گزینی میکند. ارائهدهنده مراقبتهای بهداشتی شما تقریباً ۹ تا ۱۴ روز پس از انتقال جنین از آزمایش خون برای تعیین باردار بودن شما استفاده میکند. مراحل زمانی که از تخمک اهدا شده استفاده میشود هم همین است. پس از انجام لقاح، جنین به فردی که قصد حمل حاملگی را دارد (چه با داروهای مختلف باروری یا بدون آن) منتقل میشود.
مراحل آمادگی برای انجام بارداری با IVF
قبل از شروع درمان IVF، باید معاینه پزشکی کامل شوید و آزمایشهای باروری انجام دهید. شریک زندگی شما نیز معاینه و آزمایش خواهد شد. برخی از آمادهسازیهای موردنیاز عبارتاند از:
- مشاوره IVF (با ارائهدهندگان مراقبتهای بهداشتی ملاقات کنید تا در مورد جزئیات فرآیند IVF صحبت کنید).
- معاینه رحم، تست پاپ و ماموگرافی (در صورتی که بالای ۴۰ سال باشید).
- تجزیه و تحلیل مایع منی
- غربالگری عفونتهای مقاربتی (STIs) و سایر بیماریهای عفونی.
- آزمایش ذخیره تخمدان و آزمایش خون و ادرار.
- دستورالعمل نحوه تجویز داروهای باروری
- غربالگری ناقل ژنتیکی
- امضای فرمهای رضایتنامه
- ارزیابی حفره رحم (هیستروسکوپی یا سونوگرافی با آب نمک (SIS)).
همچنین از شما خواسته میشود که مکمل اسیدفولیک را حداقل سه ماه قبل از انتقال جنین مصرف کنید.

عوارض جانبی IVF
- نفخ و گرفتگی خفیف.
- حساسیت سینهها به دلیل سطوح بالای استروژن.
- لکه بینی.
- یبوست.
بسیاری از افراد بلافاصله پس از عمل بازیابی تخمک به فعالیتهای عادی باز میگردند. با این حال، تا ۲۴ ساعت پس از بیهوشی نباید رانندگی کنید. حدود ۹ تا ۱۴ روز پس از انتقال جنینها، باید آزمایش خون بارداری دهید.
تزریق IVF چگونه است؟
در طول چرخه IVF، از داروهای هورمونی تزریقی استفاده میشود تا کل گروه تخمکهای آن چرخه به بلوغ همزمان و کامل برسند. ارائهدهنده مراقبتهای بهداشتی شما نوع دارو، دفعات و دوزهای موردنیاز برای درمان را تعیین میکند. این مورد بر اساس سن، سابقه پزشکی، سطح هورمون و پاسخ شما به چرخههای قبلی IVF تعیین میشود. شما باید داروی باروری را برای حدود هشت تا ۱۴ روز تزریق کنید.
چه داروهایی برای IVF استفاده میشود؟
در طول چرخه IVF میتوان از چندین دارو استفاده کرد. برخی از آنها به صورت خوراکی مصرف میشوند، در حالی که برخی دیگر تزریق میشوند، از طریق پوست جذب میشوند یا در واژن قرار داده میشوند. ارائهدهنده مراقبتهای بهداشتی شما دوز و زمان دقیق را بسته به برنامه درمانی شما مشخص میکند.
در مرحله تحریک تخمدان، هورمونهای تزریقی زیر به شما داده میشود:
هورمون محرک فولیکول (FSH): این هورمونها برای تحریک تخمدانها برای تولید تخمک تزریق میشوند. ممکن است در طول درمان یک نوع یا ترکیبی از هر دو به شما داده شود. این کار تقریباً تا ۱۴ روز انجام میشود.
گنادوتروپین جفتی انسانی (hCG): معمولاً به عنوان یک واکسن نهایی برای تحریک تخمک به بلوغ و شروع تخمکگذاری تزریق میشود.
لوپرولید استات: نوعی آگونیست هورمون آزادکننده گنادوتروپین (GnRH) است که به صورت تزریقی تجویز میشود. این هورمون میتواند به کنترل فرآیند تحریک کمک کند یا به عنوان یک شات ماشه استفاده شود.
ممکن است قبل از شروع IVF برای شما قرصهای ضدبارداری تجویز شود. این قرصها سطحی از کنترل چرخه شما را فراهم میکنند و به همه تخمکها اجازه میدهند تا به طور همزمان شکل بگیرند. به اکثر افراد مکملهای استروژن داده میشود تا قبل و بعد از انتقال جنین مصرف کنند. این هورمون به ضخیم شدن پوشش داخلی رحم کمک میکند. پروژسترون همچنین برای بهبود شانس لانه گزینی جنین و رشد آن به بارداری موفق به شما داده میشود. این داروها یا خوراکی، تزریقی، ترانس درمال یا واژینال هستند.
هچینگ کمکی در IVF چیست؟
هچینگ کمکی تکنیکی است که در درمان IVF استفاده میشود. این تکنیک شامل ایجاد سوراخی در پوسته بیرونی جنین قبل از انتقال آن به رحم میشود. این سوراخ به جنین شما کمک میکند تا راحتتر از پوسته بیرونی خود خارج شود. برای باردار شدن، جنین شما باید بیرون بیاید و به دیواره رحم بچسبد. این گونه شانس لانه گزینی در رحم افزایش مییابد. هچینگ کمکی در درجه اول برای کسانی که چندین دوره ناموفق IVF داشتهاند، استفاده میشود.
هزینه IVF چقدر است؟
هزینه IVF نسبت به سایر روشهای باروری بالاتر است زیرا درصد موفقیت آن نیز بیشتر از سایرین است و معمولا برای افرادی هم استفاده میشود که شانس بارداری پایینی دارند. با این حال، هزینهها با توجه به فاکتورهایی مثل سن، میزان داروها و هورمونهای تزریقی و… تغییر پیدا میکند.
معایب روش بارداری با IVF
این روش با وجود مزایا، معایبی دارد که در ادامه به آنها اشاره میکنیم.
زایمانهای چند قلو: احتمال زایمان زودرس در بارداری با چند نوزاد بیشتر است.
زایمان زودرس: در این حالت ممکن است خطر تولد نوزاد زودهنگام یا با وزن کمتر در هنگام تولد کمی بیشتر باشد.
سقط جنین: میزان سقط جنین تقریباً به اندازه حاملگیهای حاصل از بارداری طبیعی است و فرق چندانی ندارد.
حاملگی خارج از رحم: این وضعیتی است که در آن تخمک بارور شده شما در خارج از رحم شما کاشته میشود.
عوارض حین بازیابی تخمک: خونریزی، عفونت و آسیب به مثانه، روده یا اندامهای تناسلی شما در طول فرآیند بازیابی تخمک.
سندرم تحریک بیش از حد تخمدان (OHSS): یک بیماری نادر است که باعث درد شکمی، تهوع، استفراغ، اسهال، افزایش سریع وزن، نفخ، تنگی نفس و ناتوانی در دفع ادرار میشود.
شایعترین عوارض IVF چیست؟
در این روش ممکن است برخی از عوارض جانبی ناشی از داروهای باروری را که در مرحله تحریک تخمکگذاری استفاده میشوند، تجربه کنید:
- تهوع و استفراغ
- گرگرفتگی
- سردرد
- بزرگ شدن تخمدان
- درد شکم
- کبودی ناشی از تزریق IVF.
پس از انتقال جنین، باید بتوانید فعالیتهای عادی خود را از سر بگیرید. تخمدانهای شما بزرگ میشوند و ممکن است کمی ناراحتی ایجاد شود. عوارض جانبی رایج پس از انتقال جنین عبارتاند از:
- یبوست
- نفخ
- گرفتگی
- حساسیت سینه (از استروژن بالا)
- لکه بینی
آیا بارداری با IVF در دسته بارداریهای پرخطر قرار میگیرد؟
بارداری IVF به طور کلی پرخطر در نظر گرفته نمیشود. این نوع بارداری هم مانند بارداری طبیعی با وجود شرایط پزشکی خاص، جز بارداریهای پرخطر قرار میگیرد. به عنوان مثال، سن بالای مادر، بارداری چند قلو یا فشار خون بالا. این موارد در بارداری عادی هم خطر ایجاد میکنند.
IVF چقدر در باردار شدن موثر است؟
سن شما یکی از قویترین عوامل موفقیت IVF است. اگر زیر ۳۵ سال دارید، شانس باردار شدن از طریق IVF بسیار بیشتر و اگر بالای ۴۰ سال دارید، کمتر است. نرخ تولد زنده نیز متفاوت است و به شدت با سن مرتبط است. به عنوان مثال، نرخ تولد زنده هنگامی که والدین زیر ۳۵ سال هستند و از تخمکهای خود استفاده میکنند، حدود ۴۶٪ است، در حالی که نرخ تولد یک فرد ۳۸ ساله که از تخمکهای خود استفاده میکند، حدود ۲۲٪ است.
بعد از انجام روش بارداری IVF چقدر طول میکشد تا متوجه شوید که باردار هستید؟
آزمایش بارداری پس از انتقال جنین حدود ۹ تا ۱۴ روز طول میکشد. زمان دقیق ممکن است بسته به مطب یا کلینیک باروری متفاوت باشد. ارائهدهنده مراقبتهای بهداشتی شما به احتمال زیاد از آزمایش خون برای بررسی بارداری استفاده میکند. آزمایش خون hCG (گنادوتروپین جفتی انسان) را اندازهگیری میکند که همان هورمون تولید شده توسط جفت در دوران بارداری است.
در صورت موفق نبودن IVF، چقدر باید صبر کنید تا این روش را دوباره اجرا کنید؟
اکثر مراکز درمانی توصیه میکنند که بین دورههای IVF یک دوره قاعدگی کامل داشته باشید. طول یک چرخه قاعدگی متفاوت است، اما معمولا چهار تا شش هفته پس از آزمایش منفی برای شروع یک سیکل دیگر باید صبر کنید. معمولاً به دلایل سلامتی، مالی و عاطفی، یک استراحت کوچک بین چرخهها توصیه میشود.
پس از انجام IVF در چه صورتی باید به پزشک مراجعه کنید؟
اگر در حین و بعد از انجام IVF با موارد زیر مواجه شدید، حتما به پزشک مراجعه کنید:
- تب بالاتر از ۳۸.۰۵ درجه سانتیگراد
- وجود خون در ادرار
- خونریزی شدید از واژن
- درد لگنی شدید
آیا میتوانید جنسیت را در طول IVF انتخاب کنید؟
یکی از دلایل انجام IVF انتخاب جنسیت پیش از بارداری است. قبل از اینکه جنین در رحم شما کاشته شود، میتوان سلولهای آن را برای کروموزومهای نر یا ماده بررسی کرد (تست جنینی).
چه عواملی موجب افزایش شانس بارداری با IVF میشوند؟
عوامل متعددی میتوانند موفقیت IVF را تعیین کنند. برخی تحت کنترل شما هستند و برخی دیگر هم نیستند. این عوامل عبارتاند از:
- سن
- قد و وزن
- تعداد تولدهای قبلی
- تعداد کل حاملگیها
- استفاده از تخمک یا تخمک اهدایی
- تعداد چرخههای IVF
- میزان موفقیت کلینیک باروری
- شرایط سلامتی شما
- دلایل ناباروری
میزان موفقیت روش بارداری IVF بر اساس سن چقدر است؟
همان طور که گفتیم سن روی این روش تاثیر زیادی میگذارد:
- کمتر از ۳۵ سال: ۴۶.۷٪
- سنین ۳۵ تا ۳۷: ۳۴.۲ درصد
- سنین ۳۸ تا ۴۰: ۲۱.۶ درصد
- سنین ۴۱ تا ۴۲: ۱۰.۶ درصد
- سن ۴۳ سال به بالا: ۳.۲٪
چرا برخی درمانهای IVF با شکست مواجه میشوند؟
برخی عوامل موجب میشوند که بارداری با این روش صورت نگیرد:
- تخمکگذاری زودرس
- هیچ تخمکی در حال رشد نباشد
- تخمکهای زیادی در حال رشد باشند
- تخمک توسط اسپرم بارور نشود
- کیفیت اسپرم
- رشد جنین متوقف شود یا کاشت نشود
- مشکلات مربوط به بازیابی تخمک یا انتقال جنین
آیا روش بارداری IVF میتواند باعث نقص مادرزادی شود؟
کاملاً مشخص نیست که آیا IVF به تنهایی مسئول نقص مادرزادی است یا خیر. برای حاملگیهای بدون IVF، حدود ۲ درصد از همه کودکان با نقص مادرزادی متولد میشوند. برخی از مطالعات نشان میدهد که این خطر در IVF به مقدار کمی بیشتر است. این مسئله میتواند به دلیل تاخیر در لقاح باشد یا مرتبط با علت اصلی ناباروری باشد.
کلام آخر
در این مقاله از سی سیب به تمامی نکات مهم درباره روش بارداری IVF پرداختیم و به سوالات مختلف در این زمینه پاسخ دادیم. آیا کسی از اطرافیان شما این روش را برای بارداری انتخاب کرده است؟ تجربه خود شما در این زمینه چیست؟ لطفا نظرات و پیشنهادات خود را در بخش دیدگاه با ما در میان بگذارید.


۲ دیدگاه. Leave new
آیا امکان تغییر رنگ چشم یا پوست دارد؟؟
سلام باید شرح حال کاملتری داشته باشیم.به پزشک مراجعه کنید